Helicobacter pylori: cos’è e come si trasmette
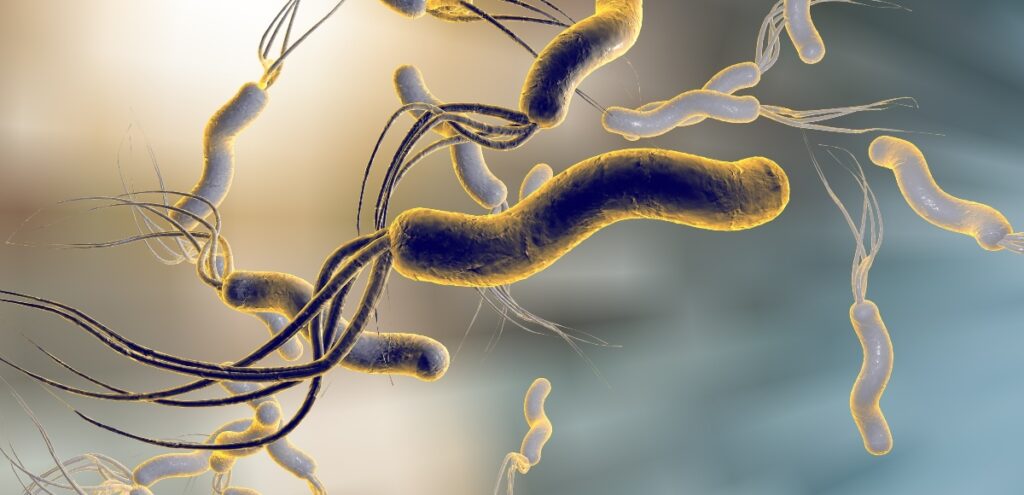
L’Helicobacter pylori è un batterio a forma di spirale che colonizza lo stomaco umano ed è responsabile di diverse patologie gastriche.
Scoperto negli anni ’80, questo microrganismo ha rivoluzionato la comprensione delle malattie gastroduodenali, dimostrando che molte ulcere non sono causate da stress o cibi piccanti, ma da un’infezione batterica.
Cos’è l’Helicobacter pylori
L’Helicobacter pylori (spesso abbreviato in H. pylori) è un batterio gram-negativo, microaerofilo e a forma spiralata che ha la particolare capacità di sopravvivere nell’ambiente acido dello stomaco. Questo batterio è dotato di flagelli che gli permettono di muoversi attraverso il muco gastrico e di aderire alla mucosa dello stomaco.
La caratteristica più notevole dell’H. pylori è la sua capacità di produrre un enzima chiamato ureasi, che converte l’urea presente nello stomaco in ammoniaca e anidride carbonica. L’ammoniaca neutralizza l’acidità gastrica intorno al batterio, creando un microambiente alcalino che gli permette di sopravvivere in condizioni che sarebbero letali per la maggior parte degli altri microrganismi.
Questo batterio può persistere nello stomaco per decenni se non trattato, causando un’infiammazione cronica che può evolvere in diverse patologie, dalle gastriti alle ulcere, fino ad aumentare il rischio di tumore gastrico.
Come si prende l’Helicobacter pylori
La trasmissione dell’Helicobacter pylori avviene principalmente attraverso il contatto diretto tra persone, anche se i meccanismi precisi non sono completamente chiariti. Le modalità di contagio più probabili includono:
Via oro-orale
La trasmissione diretta da persona a persona attraverso:
- Saliva durante baci o condivisione di utensili
- Particelle respiratorie durante tosse o starnuti
- Condivisione di cibo o bevande
- Contatto con vomito di persona infetta
Via oro-fecale
Meno comune, ma possibile attraverso:
- Acqua contaminata
- Cibo preparato con scarsa igiene
- Contatto con superfici contaminate
Fattori di rischio per il contagio
- Vivere in condizioni di sovraffollamento
- Scarsa igiene personale e ambientale
- Condizioni socioeconomiche precarie
- Vivere in paesi in via di sviluppo
- Contatto stretto con persone infette (familiari)
- Età (l’infezione è più comune se acquisita nell’infanzia)
L’infezione da H. pylori è più frequente nei paesi in via di sviluppo, dove può colpire fino al 90% della popolazione, mentre nei paesi sviluppati la prevalenza è generalmente inferiore al 40%.
L’Helicobacter pylori è contagioso?
Sì, l’Helicobacter pylori è contagioso, anche se il rischio di trasmissione varia a seconda delle circostanze. Il batterio può trasmettersi da persona a persona, principalmente attraverso il contatto diretto. Tuttavia, non tutte le persone esposte al batterio sviluppano necessariamente l’infezione o i sintomi.
Fattori che influenzano la contagiosità:
- Carica batterica della persona infetta
- Durata e intensità del contatto
- Stato del sistema immunitario del ricevente
- Fattori genetici individuali
- Condizioni ambientali e igieniche
È importante notare che molte persone possono essere portatrici asintomatiche del batterio per anni senza sviluppare sintomi evidenti, ma rimanendo comunque potenzialmente contagiose.
Sintomi dell’Helicobacter pylori
Molte persone infette dall’Helicobacter pylori rimangono asintomatiche per anni o per tutta la vita. Tuttavia, quando si manifestano, i sintomi possono includere:
Sintomi gastrici comuni
- Bruciore di stomaco: Sensazione di dolore o bruciore nella parte alta dell’addome
- Dolore epigastrico: Dolore localizzato nella zona superiore dello stomaco, spesso descritto come sordo o mordente
- Sensazione di stomaco vuoto: Dolore che migliora temporaneamente mangiando
- Nausea: Sensazione di malessere gastrico
- Vomito: Nei casi più gravi o durante le riacutizzazioni
- Gonfiore addominale: Sensazione di pienezza e distensione
Sintomi digestivi
- Perdita di appetito: Riduzione del desiderio di mangiare
- Sensazione di sazietà precoce: Sentirsi pieni dopo aver mangiato piccole quantità
- Eruttazioni frequenti: Necessità di espellere gas dallo stomaco
- Alito cattivo: Odore sgradevole della bocca, spesso persistente
Sintomi sistemici (meno comuni)
- Perdita di peso involontaria: Dovuta alla riduzione dell’appetito e ai problemi digestivi
- Affaticamento: Stanchezza generale che può essere correlata all’anemia
- Anemia: Causata da micro-sanguinamenti cronici della mucosa gastrica
Sintomi di allarme (richiedono attenzione immediata)
- Sangue nel vomito: Che può apparire rosso vivo o “a fondo di caffè”
- Feci nere o sanguinolente: Segno di possibile sanguinamento gastrointestinale
- Dolore addominale severo e persistente
- Perdita di peso significativa e inspiegabile
- Difficoltà a deglutire
Cosa succede se si ha l’Helicobacter pylori
Se non trattata, l’infezione da Helicobacter pylori può portare a diverse complicazioni:
Gastrite cronica
L’infiammazione costante della mucosa gastrica può portare a:
- Atrofia della mucosa gastrica
- Metaplasia intestinale (cambiamento del tipo di cellule)
- Riduzione della produzione di acido gastrico
Ulcere peptiche
L’H. pylori è responsabile di:
- 60-70% delle ulcere gastriche
- 90-95% delle ulcere duodenali
- Rischio di complicazioni come perforazione o sanguinamento
Aumento del rischio di tumore gastrico
L’infezione cronica da H. pylori:
- Aumenta il rischio di adenocarcinoma gastrico di 2-6 volte
- È classificata come cancerogeno di gruppo 1 dall’OMS
- È associata al linfoma MALT (Mucosa-Associated Lymphoid Tissue)
Malassorbimento
L’infiammazione cronica può causare:
- Ridotta assorbimento di vitamina B12
- Carenza di ferro
- Possibile sviluppo di anemia
Cosa non mangiare con l’Helicobacter pylori
Durante l’infezione da H. pylori, alcuni alimenti possono peggiorare i sintomi o interferire con il trattamento:
Alimenti da evitare
- Cibi piccanti: Peperoncino, pepe, spezie forti che possono irritare la mucosa gastrica
- Alcol: Può aumentare l’infiammazione e ritardare la guarigione
- Caffè: Sia normale che decaffeinato, può stimolare la produzione di acido gastrico
- Bevande gassate: Possono causare gonfiore e disagio
- Cibi fritti e grassi: Difficili da digerire e possono aggravare i sintomi
- Agrumi: Arance, limoni, pompelmi possono aumentare l’acidità gastrica
- Pomodori: Particolarmente acidi, possono irritare lo stomaco
- Cioccolato: Può rilassare lo sfintere esofageo e peggiorare il reflusso
- Cibi processati: Ricchi di conservanti e additivi che possono irritare
- Menta: Può rilassare lo sfintere esofageo
Alimenti consigliati
- Verdure non acide: Broccoli, cavolfiori, carote, zucchine
- Cereali integrali: Avena, riso integrale, pasta integrale
- Proteine magre: Pollo, tacchino, pesce, legumi
- Latticini magri: Yogurt probiotico, latte scremato
- Frutta non acida: Banane, mele, pere
- Oli vegetali: Olio d’oliva, olio di semi di lino
Test per diagnosticare l’Helicobacter pylori
Esistono diversi test per rilevare la presenza di H. pylori:
Test non invasivi
- Test del respiro all’urea: Il paziente beve una soluzione contenente urea marcata; se presente H. pylori, produce CO2 marcata rilevabile nel respiro
- Test sierologico: Rileva anticorpi contro H. pylori nel sangue
- Test dell’antigene fecale: Cerca proteine specifiche dell’H. pylori nelle feci
Test invasivi
- Endoscopia con biopsia: Permette l’osservazione diretta della mucosa gastrica e il prelievo di campioni per analisi istologica e test dell’ureasi
Il test del respiro è considerato il gold standard per la diagnosi non invasiva, mentre l’endoscopia è riservata ai casi con sintomi d’allarme o complicazioni.
Trattamento dell’Helicobacter pylori
Il trattamento dell’Helicobacter pylori si basa su terapie combinate che includono antibiotici e farmaci per ridurre l’acidità gastrica.
Terapia tripla standard
La terapia più comune include:
- Inibitore di pompa protonica (omeprazolo, lansoprazolo)
- Amoxicillina (1000 mg due volte al giorno)
- Claritromicina (500 mg due volte al giorno)
Durata: generalmente 10-14 giorni
Terapia quadrupla
In caso di resistenza alla claritromicina:
- Inibitore di pompa protonica
- Amoxicillina
- Metronidazolo
- Bismuto subcitrato
Terapie di seconda linea
Se la prima terapia fallisce:
- Combinazioni diverse di antibiotici
- Terapie basate su levofloxacina
- Regimi sequenziali o concomitanti
Cura definitiva
La cura definitiva dell’H. pylori richiede:
- Completamento del ciclo antibiotico prescritto
- Aderenza completa alla terapia (non saltare dosi)
- Test di controllo 4-6 settimane dopo la fine del trattamento
- Eventuale seconda linea di trattamento se la prima fallisce
Quanto ci vuole per guarire dall’Helicobacter?
Il tempo di guarigione dall’Helicobacter pylori varia a seconda di diversi fattori:
Durata del trattamento
- Terapia standard: 10-14 giorni
- Alcune terapie moderne: 7 giorni (se efficaci)
- Terapie di seconda linea: 10-14 giorni
Tempo per l’eradicazione completa
- I sintomi possono migliorare entro pochi giorni dall’inizio della terapia
- L’eradicazione batterica completa richiede l’intero ciclo di trattamento
- La guarigione della mucosa gastrica può richiedere 4-8 settimane dopo l’eradicazione
Fattori che influenzano la guarigione
- Resistenza antibiotica: Può richiedere terapie alternative
- Aderenza al trattamento: Fondamentale per il successo
- Gravità dell’infezione: Infezioni croniche possono richiedere più tempo
- Condizioni del paziente: Età, sistema immunitario, patologie concomitanti
Tasso di successo
- Prima linea di trattamento: 80-90% di successo
- Con terapie di seconda linea: >95% di eradicazione complessiva
È fondamentale completare l’intero ciclo di trattamento anche se i sintomi migliorano, per prevenire lo sviluppo di resistenze antibiotiche e assicurare l’eradicazione completa del batterio.