Lussazione alla spalla: tipi, sintomi e percorso di recupero
La lussazione alla spalla rappresenta una delle emergenze ortopediche più comuni, caratterizzata dalla fuoriuscita completa della testa dell’omero dalla cavità glenoidea della scapola, con perdita totale dei rapporti articolari normali. Questa lesione traumatica colpisce frequentemente giovani adulti attivi, sportivi e persone coinvolte in attività ad alto rischio, causando dolore intenso, deformità visibile e impossibilità a muovere il braccio.
La spalla è l’articolazione più mobile del corpo umano, permettendo un’ampia gamma di movimenti in tutte le direzioni, ma proprio questa estrema mobilità la rende particolarmente vulnerabile alle lussazioni. L’articolazione gleno-omerale è stabilizzata da una capsula articolare, legamenti, labbro glenoideo e dalla cuffia dei rotatori, strutture che possono essere danneggiate durante l’evento lussativo.
La comprensione dei meccanismi della lussazione, dei sintomi caratteristici e delle opzioni terapeutiche è fondamentale per affrontare correttamente questa condizione. Come si guarisce da una lussazione alla spalla e quanto dura il recupero sono domande essenziali per orientare le aspettative del paziente e pianificare un appropriato percorso riabilitativo che minimizzi il rischio di recidive.
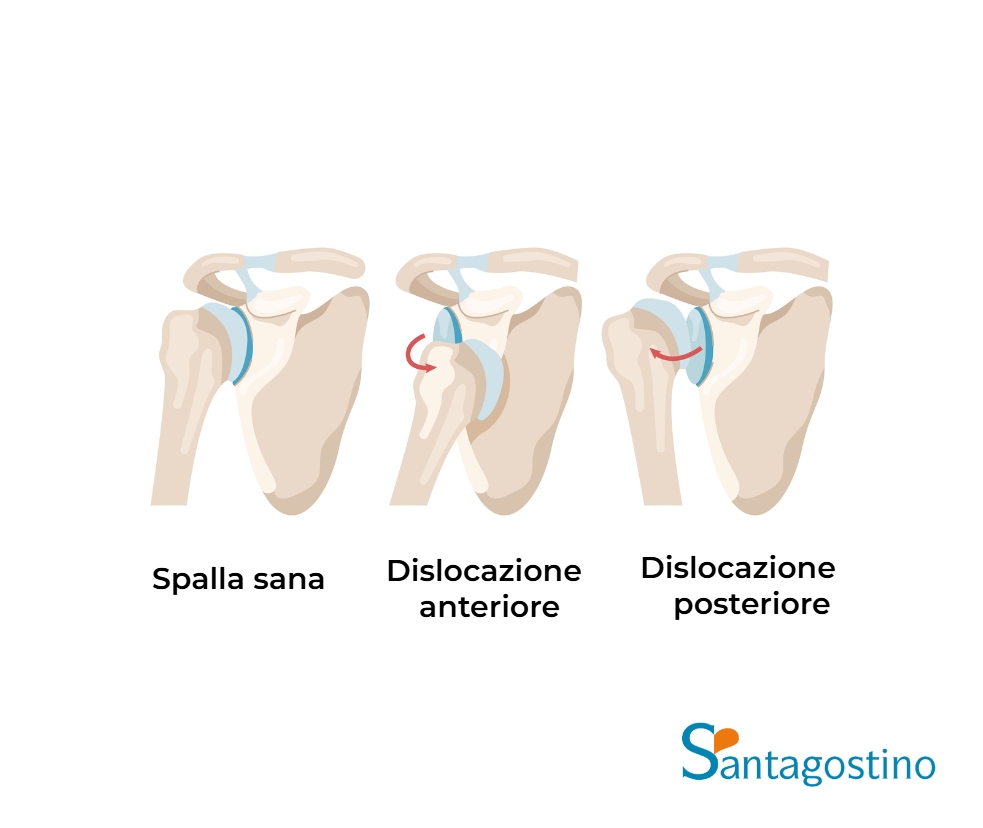
Tipi di lussazione alla spalla
Sintomi della lussazione alla spalla
Riconoscere i sintomi di una lussazione alla spalla è fondamentale per richiedere assistenza medica tempestiva e avviare il trattamento appropriato.
Come capire se ho la spalla lussata
I sintomi della lussazione sono solitamente evidenti e permettono un riconoscimento immediato della lesione.
Dolore acuto e intenso:
- insorgenza improvvisa e severa al momento del trauma
- dolore costante che non si attenua con il riposo
- peggioramento con qualsiasi tentativo di movimento
- impossibilità a trovare posizioni di sollievo
Deformità visibile:
- perdita del normale contorno arrotondato della spalla
- depressione sottoacromiale con “spalla squadrata”
- possibile prominenza della testa omerale in sede anomala
- asimmetria evidente rispetto alla spalla controlaterale
Impotenza funzionale:
- impossibilità completa a muovere attivamente il braccio
- resistenza involontaria a qualsiasi manipolazione passiva
- posizione antalgica fissa del braccio
- incapacità a svolgere qualsiasi attività con l’arto
Sintomi associati
Segni neurovascolari:
- parestesie o formicolii nel territorio del nervo ascellare
- ipoestesia della regione deltoidea laterale
- deficit della sensibilità del braccio
- alterazioni del polso radiale in casi complicati
Gonfiore ed ematoma:
- tumefazione progressiva della regione periomerale
- ecchimosi che compare nelle ore successive
- estensione dell’ematoma lungo il braccio
Spasmo muscolare:
- contrattura riflessa della muscolatura periarticolare
- rigidità marcata che ostacola la riduzione
- dolore alla palpazione dei muscoli periomerali
Cosa devo fare in caso di lussazione della spalla
Una lussazione alla spalla richiede un intervento medico urgente, ma le azioni intraprese nell’immediato possono influenzare significativamente l’esito e prevenire ulteriori danni.
Gestione immediata sul campo
Primo soccorso:
- immobilizzazione immediata del braccio nella posizione in cui si trova
- evitamento di qualsiasi tentativo di riduzione da parte di non esperti
- applicazione di ghiaccio avvolto in un panno
- supporto del braccio con un triangolo o fascia
- trasporto urgente in pronto soccorso
Cosa NON fare:
- mai tentare di riposizionare la spalla senza competenze mediche
- evitare movimenti forzati del braccio
- non somministrare cibo o bevande (possibile necessità di sedazione)
- non sottovalutare la lesione rimandando la valutazione
Valutazione medica in pronto soccorso
Esame clinico iniziale:
- valutazione neurovascolare distale completa
- ispezione per deformità e tumefazioni
- palpazione attenta delle strutture ossee
- test di sensibilità e motricità della mano
Imaging diagnostico:
- radiografie in proiezioni standard (anteroposteriore, laterale, ascellare)
- identificazione della direzione della lussazione
- ricerca di fratture associate
- valutazione di eventuali lesioni ossee (Bankart, Hill-Sachs)
Valutazione delle complicanze:
- lesioni neurovascolari con deficit sensitivo-motori
- fratture dell’omero prossimale o della glenoide
- rottura della cuffia dei rotatori (più frequente >40 anni)
- lesioni del plesso brachiale
Riduzione della lussazione
Preparazione alla manovra:
- analgesia adeguata con farmaci per via endovenosa
- sedazione procedurale per rilassamento muscolare
- monitoraggio dei parametri vitali durante la procedura
Tecniche di riduzione:
- metodo di Stimson con trazione delicata e paziente prono
- manovra di Kocher con rotazione e adduzione
- tecnica di Milch con abduzione progressiva
- manovra di Hippocrates con contro-trazione
- scelta della tecnica secondo esperienza dell’operatore
Conferma della riduzione:
- scomparsa della deformità e recupero del profilo normale
- miglioramento immediato del dolore
- recupero parziale della mobilità passiva
- radiografie di controllo per conferma anatomica
Trattamento e recupero
Dopo la riduzione della lussazione, inizia un percorso terapeutico strutturato che combina immobilizzazione, fisioterapia e graduale ritorno all’attività, con l’obiettivo di recuperare la piena funzionalità e prevenire recidive.
Immobilizzazione post-riduzione
Tutore di spalla:
- immobilizzazione con tutore per 2-4 settimane
- braccio mantenuto in rotazione interna e adduzione
- durata variabile secondo età e tipo di lesione
- giovani sportivi: tendenza a immobilizzazione più breve
- pazienti anziani: periodi più brevi per evitare rigidità
Gestione del dolore:
- analgesici e antinfiammatori nelle prime settimane
- crioterapia locale per controllo del gonfiore
- riduzione progressiva dei farmaci
Fisioterapia e riabilitazione
Fase 1: protezione (0-3 settimane):
- esercizi pendolari passivi di Codman
- mobilizzazione delicata della mano e del gomito
- controllo del dolore e del gonfiore
- mantenimento del tono muscolare
Fase 2: mobilizzazione (3-6 settimane):
- recupero graduale del range di movimento
- mobilizzazione attiva assistita
- stretching capsulare progressivo
- esercizi isometrici per rinforzo iniziale
Fase 3: rinforzo (6-12 settimane):
- rinforzo progressivo della cuffia dei rotatori
- esercizi di stabilizzazione scapolare
- recupero della forza muscolare
- esercizi propriocettivi per controllo neuromuscolare
Fase 4: ritorno allo sport (3-6 mesi):
- esercizi sport-specifici
- allenamento funzionale avanzato
- test di forza e stabilità
- ritorno graduale all’attività competitiva
Quanto dura una lussazione alla spalla
Tempi di recupero variabili:
- dolore acuto: 1-2 settimane
- recupero funzionale di base: 6-8 settimane
- recupero completo: 3-6 mesi
- ritorno allo sport: 4-6 mesi secondo disciplina
- consolidamento finale: 12 mesi
Fattori che influenzano i tempi:
- età del paziente (giovani guariscono più rapidamente)
- tipo e gravità della lussazione
- lesioni associate (fratture, rotture tendinee)
- aderenza al programma riabilitativo
- richieste funzionali individuali
Come si guarisce da una lussazione alla spalla
Trattamento conservativo:
- indicato per prima lussazione in pazienti >30-40 anni
- rischio di recidiva minore con l’aumentare dell’età
- programma riabilitativo intensivo e supervisionato
- modifiche delle attività per ridurre il rischio
Trattamento chirurgico:
- indicato in giovani sportivi ad alto rischio di recidiva
- lussazioni recidivanti con instabilità persistente
- lesioni capsulo-labiali significative (Bankart)
- fratture associate che richiedono fixazione
Procedure chirurgiche:
- artroscopia per riparazione del labbro glenoideo (Bankart repair)
- capsuloplastica per tensionamento capsulare
- intervento a cielo aperto (Latarjet) per instabilità grave
- riparazione della cuffia dei rotatori se lesionata
Prevenzione delle recidive
Fattori di rischio per recidiva:
- età giovane (<20 anni): rischio fino al 90%
- sesso maschile
- attività sportive di contatto
- iperlassità costituzionale
- lesioni ossee significative
Strategie preventive:
- completamento del programma riabilitativo
- rinforzo ottimale della cuffia e degli stabilizzatori
- educazione su posizioni e movimenti a rischio
- uso di protezioni durante sport di contatto
- valutazione chirurgica proattiva in giovani ad alto rischio
Complicanze della lussazione
Sebbene la maggior parte delle lussazioni guarisca senza problemi con il trattamento adeguato, è importante conoscere le possibili complicanze che possono verificarsi sia nell’immediato che a lungo termine.
Complicanze immediate
Lesioni neurovascolari:
- neuroprassia del nervo ascellare (10-20% dei casi)
- lesione del plesso brachiale
- lesioni vascolari dell’arteria ascellare (rare)
Fratture associate:
- frattura dell’omero prossimale
- frattura della glenoide
- avulsione del trochite
Complicanze tardive
Instabilità cronica:
- lussazioni recidivanti con traumi sempre minori
- sublussazioni frequenti con sensazione di instabilità
- limitazione delle attività per paura di nuove lussazioni
Rigidità capsulare:
- limitazione del range di movimento
- spalla congelata (capsulite adesiva)
- più frequente in pazienti anziani
Artrosi post-traumatica:
- degenerazione cartilaginea da lesioni ripetute
- dolore cronico e limitazione funzionale
- possibile necessità di protesi nei casi avanzati
La lussazione alla spalla è una lesione traumatica significativa che richiede gestione immediata appropriata e un percorso riabilitativo strutturato per ottimizzare il recupero funzionale. La comprensione dei meccanismi lesivi, il riconoscimento tempestivo dei sintomi e l’aderenza a un programma di fisioterapia guidato sono elementi essenziali per minimizzare il rischio di complicanze e recidive, permettendo un ritorno sicuro alle attività quotidiane e sportive.