La colite ulcerosa, cosa la scatena
La colite ulcerosa è una malattia infiammatoria cronica dell’intestino che colpisce principalmente il colon e il retto. Si tratta di una patologia che può manifestarsi a qualsiasi età, anche se generalmente viene diagnosticata tra i 15 e i 30 anni, con un secondo picco di incidenza tra i 50 e i 70 anni.
Questa condizione provoca un’infiammazione continua della mucosa intestinale, con periodi di riacutizzazione alternati a fasi di remissione.
Caratteristiche principali della colite ulcerosa
La colite ulcerosa si distingue per alcune caratteristiche specifiche che la differenziano da altre patologie intestinali. L’infiammazione inizia sempre dal retto e si estende in modo continuo verso il colon, senza lasciare zone sane intermedie. La mucosa intestinale appare arrossata, fragile e presenta ulcerazioni superficiali che possono sanguinare facilmente.
A differenza di altre malattie infiammatorie intestinali, la colite ulcerosa interessa esclusivamente lo strato superficiale della parete intestinale, la mucosa, senza penetrare negli strati più profondi. Questa caratteristica influenza sia i sintomi sia le possibili complicanze della malattia.
L’estensione della colite ulcerosa varia da persona a persona. Alcune forme coinvolgono solo il retto (proctite ulcerosa), altre si estendono al sigma e al colon discendente (colite sinistra), mentre nei casi più estesi l’infiammazione può interessare tutto il colon (pancolite).
Cosa scatena la colite ulcerosa
Le cause esatte della colite ulcerosa non sono ancora completamente chiare, ma la ricerca scientifica ha identificato diversi fattori che contribuiscono allo sviluppo della malattia. Si ritiene che la colite ulcerosa sia il risultato di una complessa interazione tra predisposizione genetica, fattori ambientali e una risposta immunitaria anomala.
La componente genetica gioca un ruolo significativo: chi ha familiari di primo grado affetti da colite ulcerosa presenta un rischio maggiore di sviluppare la patologia. Sono stati identificati numerosi geni associati a un aumentato rischio, molti dei quali coinvolti nella regolazione del sistema immunitario e nella funzione della barriera intestinale.
Il sistema immunitario rappresenta un elemento chiave nello sviluppo della colite ulcerosa. In condizioni normali, il sistema immunitario intestinale convive pacificamente con i batteri presenti nell’intestino. Nelle persone con colite ulcerosa, invece, si verifica una reazione immunitaria eccessiva e inappropriata contro la flora batterica intestinale normale, causando un’infiammazione cronica.
I fattori ambientali includono diversi elementi che possono scatenare o peggiorare la malattia. Lo stress, sebbene non sia una causa diretta, può influenzare l’andamento della colite ulcerosa e scatenare riacutizzazioni. L’alimentazione, pur non causando la malattia, può aggravare i sintomi durante le fasi attive. Alcuni studi suggeriscono che una dieta ricca di grassi e zuccheri raffinati potrebbe aumentare il rischio di sviluppare la patologia.
Il fumo di sigaretta ha un effetto particolare sulla colite ulcerosa: a differenza di altre malattie infiammatorie intestinali, sembra avere un effetto protettivo. I non fumatori e gli ex fumatori hanno un rischio maggiore di sviluppare la malattia. Questo non significa che fumare sia raccomandato, dato che i danni del fumo superano di gran lunga qualsiasi potenziale beneficio.
L’uso prolungato di alcuni farmaci, come i farmaci antinfiammatori non steroidei, può scatenare riacutizzazioni della colite ulcerosa in persone già affette dalla malattia. Anche alcune infezioni intestinali possono precedere l’esordio della patologia, suggerendo un possibile ruolo scatenante.
Come si capisce se si ha la colite ulcerosa
I sintomi della colite ulcerosa variano in base all’estensione e alla gravità dell’infiammazione. Il sintomo più caratteristico è la diarrea con sangue, che può presentarsi più volte al giorno. Il sangue nelle feci è spesso visibile e rappresenta un segnale importante che richiede attenzione medica.
Il dolore addominale è un altro sintomo comune, generalmente localizzato nella parte sinistra dell’addome o nella zona inferiore. Può essere di tipo crampiforme e intensificarsi prima dell’evacuazione. Molte persone avvertono anche un’urgenza defecativa, con la necessità impellente di raggiungere rapidamente il bagno.
Durante le fasi attive della malattia, possono manifestarsi sintomi generali come febbre, perdita peso involontaria, affaticamento e riduzione dell’appetito. Questi sintomi riflettono l’infiammazione sistemica e le carenze nutrizionali che possono derivare dalla malattia.
La colite ulcerosa può presentare anche manifestazioni extraintestinali che coinvolgono articolazioni, pelle, occhi e fegato. Dolori articolari, eruzioni cutanee, infiammazione oculare e disturbi epatici possono accompagnare i sintomi intestinali.
Diagnosi della colite ulcerosa
La diagnosi di colite ulcerosa richiede una valutazione approfondita che combina storia clinica, esami del sangue, esami delle feci e procedure endoscopiche. Il gastroenterologo è lo specialista di riferimento per questa patologia.
La colonscopia con biopsia rappresenta l’esame fondamentale per diagnosticare la colite ulcerosa. Permette di visualizzare direttamente la mucosa intestinale, valutare l’estensione dell’infiammazione e prelevare campioni di tessuto per l’analisi microscopica. Le caratteristiche endoscopiche e istologiche aiutano a distinguere la colite ulcerosa da altre condizioni simili.
Gli esami del sangue permettono di valutare la presenza di anemia, infiammazione sistemica e carenze nutrizionali. Gli esami delle feci aiutano a escludere infezioni batteriche o parassitarie che possono causare sintomi simili. Esami radiologici come la risonanza magnetica o la TAC possono essere utilizzati per valutare l’estensione della malattia e identificare eventuali complicanze.
Trattamento della colite ulcerosa
Il trattamento della colite ulcerosa ha come obiettivi principali il controllo dell’infiammazione, la remissione dei sintomi, la prevenzione delle riacutizzazioni e il miglioramento della qualità di vita. L’approccio terapeutico viene personalizzato in base alla gravità, all’estensione della malattia e alla risposta ai trattamenti.
I farmaci antinfiammatori aminosalicilati rappresentano spesso la prima linea di trattamento, soprattutto nelle forme lievi-moderate. Agiscono riducendo l’infiammazione intestinale e possono essere somministrati per via orale o locale (supposte, clisteri).
Nei casi più severi o quando gli aminosalicilati non sono sufficienti, si utilizzano corticosteroidi per controllare rapidamente l’infiammazione acuta. Questi farmaci sono efficaci ma destinati a un uso a breve termine per evitare effetti collaterali.
Gli immunosoppressori e i farmaci biologici vengono impiegati nelle forme moderate-gravi o quando la malattia non risponde ad altri trattamenti. Questi farmaci agiscono modulando la risposta immunitaria e hanno dimostrato efficacia nel mantenere la remissione a lungo termine.
In alcuni casi, quando la terapia medica non è efficace o si sviluppano complicanze gravi, può essere necessario un intervento chirurgico. La rimozione del colon (colectomia) può risolvere definitivamente la malattia intestinale, anche se comporta modifiche permanenti dello stile di vita.
Stile di vita con la colite ulcerosa
Convivere con la colite ulcerosa richiede alcuni adattamenti nello stile di vita che possono aiutare a gestire meglio i sintomi e ridurre le riacutizzazioni. L’alimentazione gioca un ruolo importante: durante le fasi attive è consigliabile seguire una dieta facilmente digeribile, evitando cibi che peggiorano i sintomi come latticini, alimenti piccanti, fibre insolubili e bevande gassate.
L’idratazione adeguata è fondamentale, soprattutto durante gli episodi di diarrea frequente. Bere acqua a sufficienza aiuta a prevenire la disidratazione e mantiene l’equilibrio elettrolitico.
La gestione dello stress attraverso tecniche di rilassamento, attività fisica moderata e supporto psicologico può contribuire a ridurre le riacutizzazioni. Il riposo adeguato e il mantenimento di ritmi regolari favoriscono il benessere generale.
I controlli medici regolari sono essenziali per monitorare l’andamento della malattia, valutare l’efficacia delle terapie e prevenire complicanze. Le persone con colite ulcerosa di lunga durata necessitano di sorveglianza endoscopica periodica per il maggior rischio di sviluppare tumore fegato o tumori del colon.
Quanto si vive con la colite ulcerosa
La colite ulcerosa è una malattia cronica che accompagna la persona per tutta la vita, ma con i trattamenti moderni la maggior parte delle persone può condurre una vita normale e di buona qualità. L’aspettativa di vita delle persone con colite ulcerosa è paragonabile a quella della popolazione generale, soprattutto quando la malattia viene diagnosticata precocemente e gestita adeguatamente.
La prognosi dipende da diversi fattori, tra cui l’estensione della malattia, la risposta ai trattamenti e la comparsa di complicanze. Molte persone alternano periodi di benessere a fasi di riacutizzazione che richiedono aggiustamenti terapeutici.
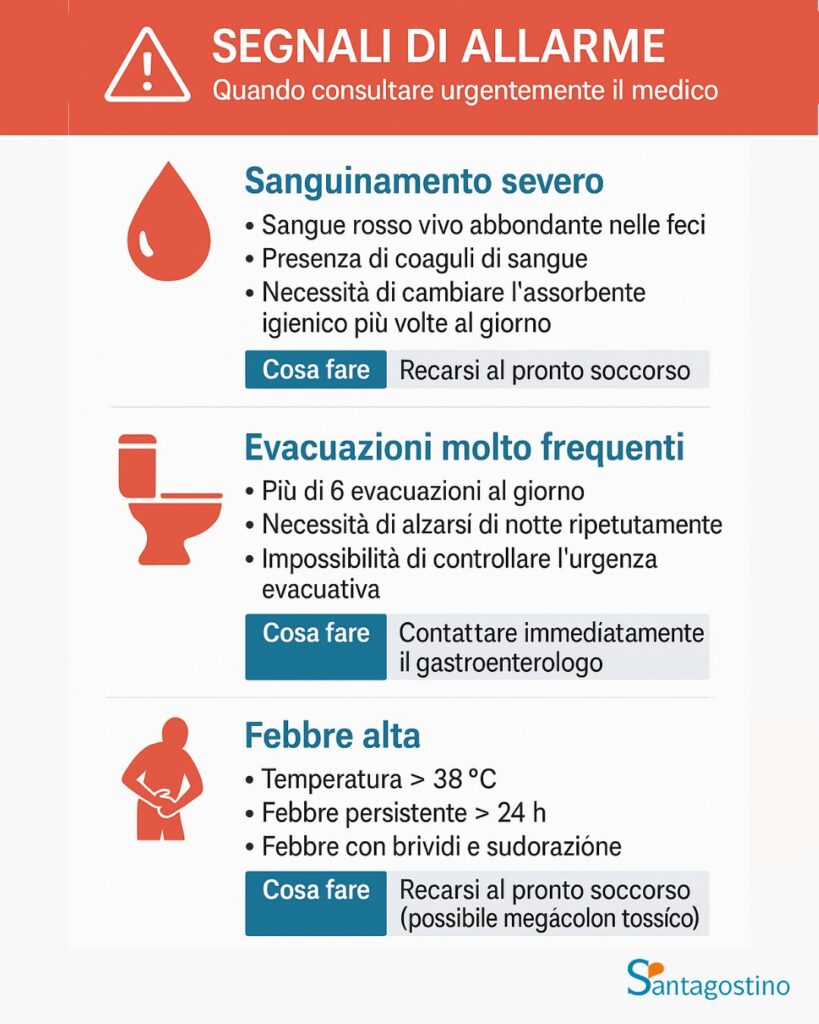
Le complicanze gravi, come il megacolon tossico o la perforazione intestinale, sono rare ma possono verificarsi durante le riacutizzazioni severe. Il rischio di cancro del colon aumenta nelle persone con colite ulcerosa estesa di lunga durata, rendendo fondamentale la sorveglianza endoscopica regolare.
Gli stadi della colite ulcerosa
La colite ulcerosa può essere classificata in base alla gravità dei sintomi e all’estensione dell’infiammazione. Questa classificazione aiuta i medici a scegliere il trattamento più appropriato.
Per quanto riguarda la gravità, si distinguono forme lievi, moderate e gravi. La colite ulcerosa lieve si caratterizza per meno di quattro evacuazioni al giorno, con sangue occasionale e assenza di sintomi sistemici. La forma moderata presenta quattro-sei evacuazioni giornaliere con sangue, dolore addominale moderato e possibili sintomi sistemici lievi. La forma grave comporta più di sei evacuazioni al giorno con sangue abbondante, dolore addominale severo, febbre e sintomi sistemici importanti.
ℹ️ Criteri di Truelove e Witts: La classificazione della gravità della colite ulcerosa si basa sui criteri di Truelove e Witts, utilizzati dai gastroenterologi per valutare l’intensità della malattia e pianificare il trattamento più appropriato. Riconoscere questi parametri aiuta i pazienti a comprendere la propria condizione e a sapere quando è necessario un intervento medico più intensivo.
In base all’estensione, la proctite ulcerosa coinvolge solo il retto ed è generalmente la forma più lieve. La colite sinistra si estende dal retto al colon discendente e può causare sintomi più significativi. La pancolite interessa l’intero colon e rappresenta la forma più estesa, con maggior rischio di complicanze.
La malattia attraversa tipicamente fasi di attività e remissione. Durante le fasi attive i sintomi sono presenti e l’infiammazione è evidente. I periodi di remissione sono caratterizzati da assenza o minimalità dei sintomi, anche se l’infiammazione potrebbe persistere a livello microscopico. L’obiettivo del trattamento è raggiungere e mantenere la remissione il più a lungo possibile.