Tunnel carpale: sintomi, cause e cure per il dolore al polso
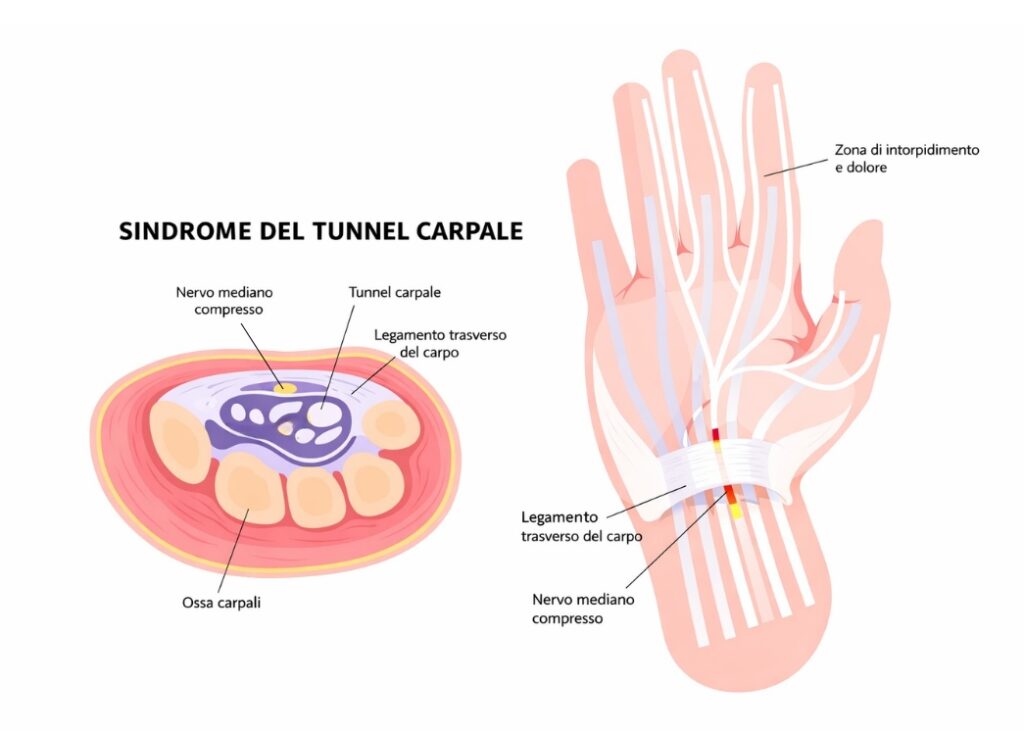
La sindrome del tunnel carpale è una neuropatia da compressione che colpisce il nervo mediano nel suo passaggio attraverso il polso. Il tunnel carpale è una struttura anatomica stretta, delimitata dalle ossa del carpo e da un legamento trasverso, all’interno della quale scorrono nove tendini flessori e il nervo mediano. Quando lo spazio disponibile si riduce, il nervo subisce una compressione che interferisce con la conduzione nervosa e il flusso sanguigno.
Questa condizione è particolarmente diffusa nelle donne tra i 40 e i 60 anni, ma può manifestarsi in chiunque presenti fattori di rischio specifici. Il nervo mediano controlla la sensibilità di pollice, indice, medio e metà dell’anulare, oltre a innervare alcuni muscoli del pollice. La compressione compromette progressivamente queste funzioni, generando una sintomatologia caratteristica.
Dove fa male per il tunnel carpale: i sintomi principali
Il dolore nella sindrome del tunnel carpale si localizza inizialmente tra polso e palmo della mano, ma può irradiarsi all’avambraccio e, nei casi più severi, fino alla spalla. La caratteristica distintiva è il formicolio notturno alle prime tre dita e alla metà radiale dell’anulare, spesso così intenso da disturbare il sonno.
I sintomi tendono a peggiorare durante la notte perché la redistribuzione dei liquidi corporei in posizione sdraiata aumenta la pressione all’interno del tunnel carpale. Molti pazienti riferiscono sollievo temporaneo scuotendo la mano o lasciandola penzolare dal letto.
Con il progredire della patologia compaiono altri segnali:
- Intorpidimento persistente delle dita interessate
- Riduzione della sensibilità tattile e termica
- Difficoltà nei movimenti fini, come abbottonare una camicia
- Debolezza nella presa degli oggetti, con episodi di caduta involontaria
- Atrofia dei muscoli del pollice negli stadi avanzati
Come si fa a capire se si ha il tunnel carpale
Il riconoscimento precoce si basa sull’osservazione di segni caratteristici. Il formicolio notturno localizzato nelle prime tre dita rappresenta il sintomo d’esordio più tipico. Se questo disturbo migliora scuotendo la mano, il sospetto diagnostico aumenta.
Durante la visita specialistica vengono eseguiti test clinici specifici. Il test di Phalen prevede di mantenere i polsi flessi per 60 secondi: la comparsa di formicolio indica compressione del nervo mediano. Il test di Tinel consiste nella percussione del nervo a livello del polso: una sensazione di scossa elettrica verso le dita suggerisce irritazione nervosa.
L’elettromiografia e l’elettroneurografia rappresentano gli esami strumentali di riferimento. Misurano la velocità di conduzione del nervo mediano e documentano oggettivamente il grado di sofferenza nervosa. In casi selezionati, l’ecografia o la risonanza magnetica possono identificare cause anatomiche specifiche della compressione.
Le cause della sindrome del tunnel carpale
Nella maggioranza dei casi non si identifica una causa specifica, ma esistono fattori di rischio documentati. L’infiammazione della guaina sinoviale che riveste i tendini flessori (tenosinovite) riduce lo spazio disponibile nel tunnel, comprimendo il nervo mediano.
Condizioni sistemiche associate includono:
- Diabete mellito, per alterazioni metaboliche e vascolari
- Ipotiroidismo, che favorisce ritenzione di liquidi
- Artrite reumatoide e altre malattie infiammatorie
- Amiloidosi, con deposito di proteine anomale
- Gravidanza, per ritenzione idrica fisiologica
Fattori biomeccanici contribuiscono significativamente. Movimenti ripetitivi del polso in flessione o estensione, tipici di alcune professioni, aumentano il rischio. Fratture pregresse del polso che hanno modificato l’anatomia del tunnel carpale possono predisporre alla compressione. Anche l’uso prolungato di strumenti vibranti rappresenta un fattore professionale riconosciuto.
Come si cura l’infiammazione del tunnel carpale: il trattamento
L’approccio terapeutico varia secondo la severità dei sintomi e la durata della compressione nervosa. Nelle fasi iniziali, il trattamento conservativo risulta efficace in molti casi.
Il riposo funzionale del polso, evitando i movimenti che scatenano i sintomi, rappresenta il primo intervento. L’uso notturno di un tutore che mantiene il polso in posizione neutra riduce la pressione sul nervo durante il sonno, quando i sintomi tendono a intensificarsi.
Gli antinfiammatori non steroidei alleviano il dolore e riducono l’infiammazione locale. Le infiltrazioni di corticosteroidi nel tunnel carpale offrono un sollievo temporaneo, utile soprattutto in situazioni transitorie come la gravidanza.
Quando il trattamento conservativo fallisce o la compressione è severa, l’intervento chirurgico diventa necessario. La procedura consiste nel sezionare il legamento trasverso del carpo, creando più spazio per il nervo mediano. L’operazione può essere eseguita con tecnica aperta o endoscopica, con incisioni minime di circa 1 centimetro. L’intervento dura pochi minuti e consente un recupero rapido: la mano può essere utilizzata da subito per attività semplici, mentre la forza completa si recupera gradualmente.
Cosa non fare con il tunnel carpale
Alcuni comportamenti peggiorano la sintomatologia e rallentano il recupero. Evitare posizioni prolungate del polso in flessione o estensione estrema, particolarmente durante il sonno. Non ignorare i sintomi iniziali: la diagnosi precoce previene danni nervosi permanenti.
Durante le attività quotidiane, limitare movimenti ripetitivi che sollecitano il polso. Se il lavoro richiede gesti ripetitivi, programmare pause regolari e variare le posizioni. Evitare di dormire con il polso piegato sotto il cuscino o il corpo.
Non affidarsi esclusivamente ad antidolorifici senza consultare uno specialista: mascherare i sintomi senza trattare la causa può portare a complicanze irreversibili, come l’atrofia muscolare permanente del pollice.
Diagnosi e trattamento: l’importanza della tempestività
La sindrome del tunnel carpale richiede un approccio personalizzato basato sulla valutazione specialistica. Una visita neurologica o una visita ortopedica può essere il primo passo per inquadrare il disturbo. L’esame clinico rimane fondamentale, ma gli esami neurofisiologici quantificano oggettivamente il danno nervoso e guidano la scelta terapeutica.
Nei casi lievi-moderati, un periodo di trattamento conservativo di 6-12 settimane può risolvere la sintomatologia. Se i sintomi persistono o peggiorano nonostante il trattamento, l’intervento chirurgico offre risultati eccellenti nella maggioranza dei pazienti, con risoluzione completa del dolore e del formicolio nelle settimane successive. La fisiatria e l’ortopedia offrono percorsi terapeutici integrati per gestire questa patologia. La chiave del successo terapeutico risiede nel riconoscimento precoce dei sintomi e nell’intervento tempestivo, prima che si instaurino danni nervosi irreversibili.