Le convulsioni: cosa sono, come iniziano e come gestirle
Le convulsioni rappresentano manifestazioni neurologiche acute caratterizzate da contrazioni muscolari involontarie, ritmiche o toniche, che derivano da un’attivazione elettrica anomala e sincronizzata di gruppi di neuroni cerebrali. Questi episodi possono variare enormemente nella loro presentazione clinica, dalla semplice assenza momentanea della coscienza alle drammatiche crisi tonico-cloniche generalizzate che coinvolgono tutto il corpo.
Comprendere cosa significa avere le convulsioni è fondamentale non solo per chi ne soffre direttamente, ma anche per familiari, colleghi e chiunque possa trovarsi a gestire una situazione di emergenza. Le convulsioni possono essere il sintomo di diverse condizioni neurologiche, dall’epilessia a disturbi metabolici acuti, e la loro corretta gestione può fare la differenza nella prevenzione di complicanze gravi.
La conoscenza dei meccanismi che stanno alla base delle convulsioni, dei loro diversi tipi e delle strategie di intervento rappresenta un elemento essenziale di educazione sanitaria. Molte persone hanno paure e pregiudizi legati alle convulsioni, spesso alimentati da informazioni errate o incomplete, rendendo necessaria una corretta informazione medico-scientifica per promuovere una gestione appropriata e ridurre lo stigma sociale associato.
Cosa sono le convulsioni
Le convulsioni originano da un’ipereccitabilità neuronale che porta a scariche elettriche sincronizzate e anomale nel cervello. In condizioni normali, l’attività elettrica cerebrale è regolata da un delicato equilibrio tra impulsi eccitatori e inibitori che mantiene la funzione neuronale coordinata e controllata.
Cosa succede al cervello quando si hanno le convulsioni
- Perdita dell’equilibrio tra neurotrasmettitori eccitatori (glutammato) e inibitori (GABA).
- Ipersincronia neuronale con scariche elettriche anomale.
- Propagazione dell’attività elettrica patologica attraverso circuiti neurali.
- Alterazione temporanea delle funzioni cerebrali normali.
Classificazione delle convulsioni
Tipi specifici di convulsioni generalizzate
Differenza tra convulsioni e crisi epilettiche
La differenza tra convulsioni e crisi epilettiche è un concetto fondamentale che spesso genera confusione.
Convulsioni non epilettiche
Convulsioni febbrili:
- comuni nei bambini tra 6 mesi e 5 anni
- scatenate da febbre alta (>38.5°C)
- generalmente benigne e autolimitanti
- non indicano necessariamente epilessia futura.
Convulsioni metaboliche:
- ipoglicemia severa con carenza di glucosio cerebrale
- disturbi elettrolitici (iponatremia, ipocalcemia)
- insufficienza renale o epatica grave
- intossicazioni da farmaci o sostanze.
Convulsioni da astinenza:
- astinenza da alcol (delirium tremens)
- sospensione di benzodiazepine
- astinenza da barbiturici
- interruzione di anticonvulsivanti.
Pseudocrisi (convulsioni psicogene)
Caratteristiche distintive:
- assenza di correlato elettroencefalografico anomalo
- durata spesso prolungata (>5 minuti)
- movimenti asincroni e variabili
- possibile risposta a stimoli durante l’episodio
- spesso associate a stress psicologico o disturbi psichiatrici.
Come iniziano le convulsioni
Come iniziano le convulsioni può variare significativamente, ma spesso esistono segnali premonitori che precedono l’episodio vero e proprio:
Sintomi prodromici:
- irritabilità o cambiamenti dell’umore nelle ore o giorni precedenti
- cefalea persistente o inusuale
- disturbi del sonno o sonnolenza eccessiva
- nausea o malessere generale
- sensazione di “stranezza” o disagio indefinito.
Aura (nelle convulsioni parziali):
- sensazioni specifiche che precedono immediatamente la crisi
- durata di secondi o minuti prima della convulsione vera
- caratteristiche costanti e riproducibili nello stesso paziente.
Tipi di aura
Aura sensitiva:
- formicolii o alterazioni della sensibilità
- sensazioni di caldo, freddo o intorpidimento
- dolore o disestesie localizzate.
Aura visiva:
- luci lampeggianti o colorate
- macchie scure nel campo visivo
- allucinazioni visive complesse
- distorsioni della percezione visiva.
Aura uditiva:
- ronzii, fischi o suoni non reali
- sensazione di ovattamento
- allucinazioni uditive.
Aura psichica:
- sensazioni di “déjà vu” o “jamais vu”
- paura immotivata o ansia intensa
- sensazioni di estraniamento dalla realtà
- alterazioni percettive complesse.
Fase convulsiva vera e propria
Inizio della crisi:
- perdita improvvisa di coscienza nelle forme generalizzate
- grido iniziale per contrazione del diaframma
- caduta a terra se la persona è in piedi
- inizio delle manifestazioni motorie.
Evoluzione temporale:
- fase tonica: rigidità muscolare generalizzata (10-20 secondi)
- fase clonica: scosse muscolari ritmiche (1-2 minuti)
- fase di risoluzione: cessazione graduale dell’attività motoria
- fase post-critica: recupero progressivo della coscienza.
Cosa fare durante una convulsione
Sapere cosa fare durante una convulsione può prevenire lesioni e complicanze, ma è importante agire con calma e seguire procedure specifiche.
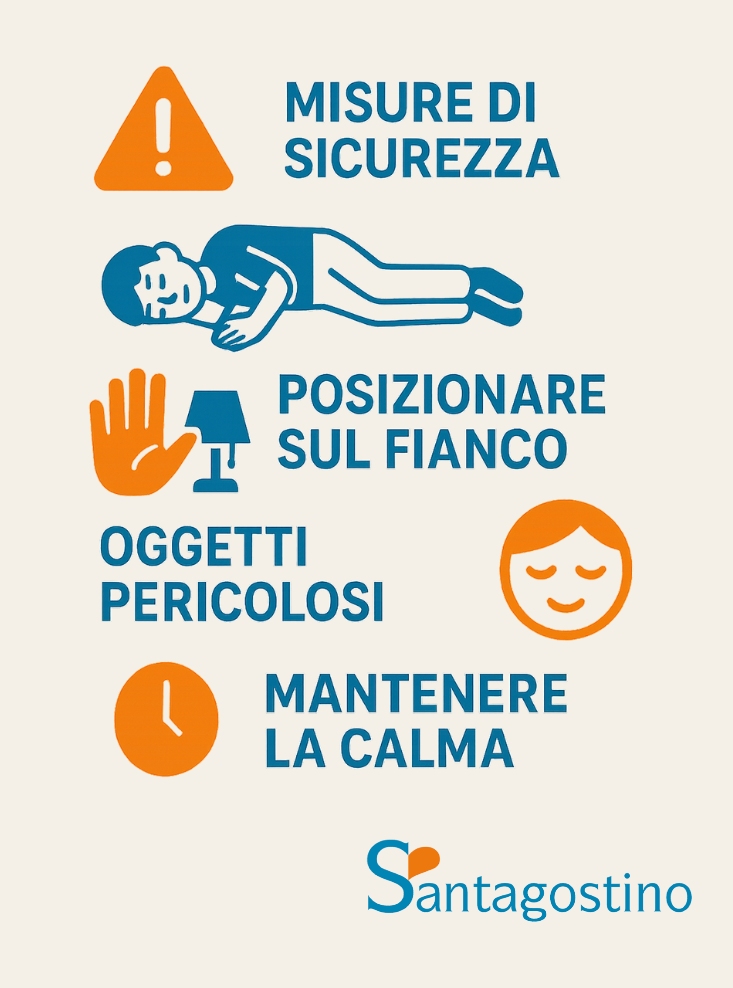
Misure di sicurezza immediate:
- mantenere la calma e non farsi prendere dal panico
- allontanare oggetti pericolosi dall’area circostante
- posizionare qualcosa di morbido sotto la testa se possibile
- allentare indumenti stretti attorno al collo
- cronometrare la durata della convulsione.
Posizionamento del paziente:
- girare delicatamente la persona sul fianco (posizione di sicurezza)
- mantenere libere le vie aeree
- evitare di trattenere o bloccare i movimenti convulsivi
- non inserire oggetti in bocca (rischio di lesioni dentali o soffocamento).
Cosa non fare mai

Quando chiamare i soccorsi
Situazioni che richiedono intervento del 118:
- prima convulsione in assoluto
- durata superiore ai 5 minuti
- convulsioni multiple senza recupero della coscienza
- difficoltà respiratorie dopo la convulsione
- trauma cranico durante la caduta
- gravidanza
- diabete noto o altre patologie croniche gravi.
Fase post-convulsiva
Gestione del periodo post-critico:
- mantenere la persona in posizione di sicurezza
- parlare con voce calma e rassicurante
- non forzare il ritorno alla normale attività
- offrire supporto emotivo e orientamento spazio-temporale
- monitorare i parametri vitali se possibile.
Confusione post-critica:
- durata variabile da minuti a ore
- possibile agitazione o comportamento automatico
- difficoltà di orientamento temporale e spaziale
- necessità di supervisione continua.
Gestione a lungo termine e prevenzione
Trigger comuni:
- privazione di sonno o ritmi sonno-veglia alterati
- stress psicofisico intenso
- luci lampeggianti o stimoli visivi specifici
- alcol o droghe
- febbre alta
- cambiamenti ormonali (ciclo mestruale, gravidanza).
Strategie preventive:
- mantenimento di ritmi di sonno regolari
- gestione dello stress con tecniche di rilassamento
- evitamento di trigger noti
- aderenza scrupolosa alla terapia anticonvulsivante
- controllo di patologie concomitanti (diabete, ipertensione).
Educazione del paziente e dei familiari
Autogestione:
- riconoscimento precoce dei sintomi prodromici
- tecniche di autocontrollo durante l’aura
- gestione dello stress e dell’ansia anticipatoria
- mantenimento di un diario delle crisi.
Supporto familiare:
- educazione dei familiari sulla gestione delle crisi
- pianificazione di strategie di sicurezza domestica
- informazione di insegnanti e colleghi se appropriato
- supporto psicologico per gestire l’impatto sociale.
Considerazioni sulla qualità di vita
Adattamenti dello stile di vita:
- valutazione della sicurezza alla guida
- modifiche dell’ambiente lavorativo se necessario
- precauzioni durante attività sportive o ricreative
- pianificazione per viaggi e attività sociali.
Supporto psicosociale:
- counseling per gestire ansia e depressione
- gruppi di supporto per pazienti con epilessia
- educazione per ridurre lo stigma sociale
- supporto nell’inserimento scolastico e lavorativo.
La gestione delle convulsioni richiede un approccio multidisciplinare che coinvolge non solo aspetti medici, ma anche psicologici, sociali e educativi. L’obiettivo principale è garantire la sicurezza del paziente durante gli episodi convulsivi, ridurre la frequenza delle crisi attraverso terapie appropriate e mantenere la migliore qualità di vita possibile. La formazione delle persone che circondano il paziente rappresenta un elemento cruciale per creare un ambiente sicuro e di supporto.